Eine seltene und alarmierende Arzneimittelreaktion erregte kürzlich große Aufmerksamkeit, nachdem bei einer 55-jährigen Frau nach einer Umstellung ihrer Atemwegsmedikation plötzlich schmerzhafte Hautsymptome auftraten. Was zunächst wie eine routinemäßige Therapieanpassung aussah, entwickelte sich rasch zu einem schweren dermatologischen Notfall und unterstreicht die Wichtigkeit von Wachsamkeit bei der Einführung neuer Medikamente – selbst solcher, die häufig verschrieben werden.
Die Patientin litt an Bluthochdruck und chronisch-obstruktiver Lungenerkrankung (COPD). Ihre Erkrankungen waren jahrelang ohne größere Komplikationen mit Enalapril zur Blutdrucksenkung und Formoterol im Rahmen ihrer Inhalationstherapie behandelt worden. Ihr Gesundheitszustand war stabil, und es hatte in letzter Zeit keine Krankenhausaufenthalte, Infektionen oder nennenswerte Veränderungen in ihrem Tagesablauf gegeben.
Diese Stabilität änderte sich kurz nach der Umstellung ihrer Inhalationstherapie. Ihre Formoterol-basierte Behandlung wurde durch einen Kombinationsinhalator mit Indacaterol und Glycopyrronium ersetzt, einem langwirksamen Bronchodilatator, der häufig zur Behandlung von COPD verschrieben wird. Innerhalb kurzer Zeit traten bei ihr alarmierende Symptome auf, die sie nicht länger ignorieren konnte.
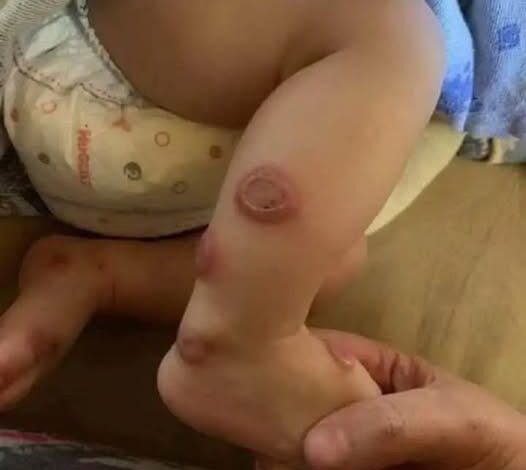
Sie stellte sich mit stark schmerzhaften, roten Hautveränderungen im Gesicht und am Hals in ärztlicher Behandlung vor. Die Hautveränderungen gingen mit leichtem Fieber und einem allgemeinen Unwohlsein einher. Die Läsionen waren scharf begrenzt, entzündet und druckempfindlich, was ihr sowohl Unbehagen als auch Besorgnis bereitete. Wichtig ist, dass sie angab, in letzter Zeit keinen Kontakt mit neuen Kosmetika, Hautpflegeprodukten oder Haushaltschemikalien gehabt zu haben. Sie verneinte Ernährungsumstellungen, kürzliche Reisen, Insektenstiche oder Symptome, die auf eine Infektion hindeuteten. Es gab keine persönliche oder familiäre Vorgeschichte von Autoimmunerkrankungen oder dermatologischen Erkrankungen, die die plötzliche Reaktion erklären könnten.
Aufgrund des raschen Auftretens und der Schwere der Symptome wurde sie umgehend zur dermatologischen Abklärung überwiesen. Die Ärzte zogen sofort eine mögliche medikamentenbedingte Reaktion in Betracht, insbesondere angesichts der kürzlich erfolgten Umstellung ihrer Inhalationstherapie. Die Indacaterol/Glycopyrronium-Kombination wurde vorsorglich umgehend abgesetzt. Zur Entzündungshemmung und zur Verhinderung eines weiteren Fortschreitens der Symptome wurde eine Therapie mit oralen Kortikosteroiden eingeleitet.
Blutuntersuchungen ergaben eine Leukozytose mit ausgeprägter Neutrophilie, Befunde, die mit einer akuten Entzündungsreaktion vereinbar sind. Umfangreiche serologische Untersuchungen konnten jedoch keine infektiöse Ursache nachweisen. Autoimmunmarker waren negativ, und es gab keine laborchemischen Hinweise auf eine zugrunde liegende systemische Erkrankung. Trotz des dramatischen Erscheinungsbildes der Hautläsionen blieben ihre Vitalfunktionen stabil, und es wurden keine Organbeteiligungen festgestellt.
Innerhalb von 48 Stunden nach Absetzen des neuen Medikaments und Beginn der Kortikosteroidtherapie besserten sich ihre Symptome deutlich. Das Fieber sank, die Schmerzen ließen nach und die geröteten Hautstellen begannen zu verblassen. Diese rasche Besserung bestärkte den Verdacht auf eine medikamenteninduzierte Entzündung.
Zur Bestätigung der Diagnose wurde eine Hautbiopsie durchgeführt. Die histologische Untersuchung zeigte eine dichte neutrophile Infiltration in der Dermis ohne Anzeichen einer Vaskulitis. Diese Befunde bestätigten die Diagnose eines Sweet-Syndroms, auch bekannt als akute febrile neutrophile Dermatose.
Das Sweet-Syndrom ist eine seltene entzündliche Erkrankung, die durch das plötzliche Auftreten schmerzhafter, roter oder violetter Plaques gekennzeichnet ist und häufig von Fieber und einer erhöhten Anzahl weißer Blutkörperchen begleitet wird. Obwohl der genaue Mechanismus noch nicht vollständig geklärt ist, wird angenommen, dass eine Fehlregulation des Immunsystems zu einer abnormen Aktivierung und Migration von Neutrophilen in die Haut führt.
Es ist bekannt, dass die Erkrankung mit verschiedenen Auslösern in Zusammenhang steht. Dazu gehören Infektionen, insbesondere der oberen Atemwege oder des Magen-Darm-Trakts; maligne Erkrankungen, meist hämatologische Krebserkrankungen; Autoimmunerkrankungen; Schwangerschaft; und Medikamente. Ein medikamenteninduziertes Sweet-Syndrom wurde im Zusammenhang mit Substanzen wie Granulozyten-Kolonie-stimulierenden Faktoren, Antibiotika und bestimmten Chemotherapeutika dokumentiert.
Besonders bemerkenswert an diesem Fall war das Fehlen jeglicher bisher bekannter Zusammenhänge zwischen dem Sweet-Syndrom und inhalativen Bronchodilatatoren wie Indacaterol oder Glycopyrronium. Obwohl medikamenteninduzierte Formen der Erkrankung häufiger bei Frauen auftreten, war diese spezifische Medikamentenklasse bisher nicht damit in Verbindung gebracht worden, was den Fall klinisch relevant macht.
Der Diagnoseprozess erforderte den sorgfältigen Ausschluss anderer Erkrankungen mit ähnlichen Symptomen. Zu den Differenzialdiagnosen zählten Urtikaria, allergische Kontaktdermatitis, Arzneimittelexantheme, Lupus erythematodes und andere entzündliche oder Autoimmunerkrankungen der Dermatose. Jede dieser Erkrankungen wurde systematisch anhand des klinischen Bildes, der Laborbefunde, der histologischen Untersuchung und der raschen Besserung des Patienten nach Absetzen des verdächtigen Medikaments ausgeschlossen.
Dieser Fall verdeutlicht eine wichtige Lektion für Kliniker, insbesondere für Hausärzte und Pneumologen: Selbst Medikamente mit einem gut belegten Sicherheitsprofil können in seltenen Fällen unerwartete und schwere Reaktionen auslösen. Treten kurz nach einer Therapieumstellung neue Symptome auf, insbesondere wenn diese systemische Anzeichen wie Fieber und eine ausgeprägte Entzündung umfassen, müssen Arzneimittelreaktionen unbedingt als mögliche Ursache in Betracht gezogen werden.
Die frühzeitige Erkennung des Sweet-Syndroms ist entscheidend. Neben der Behandlung der akuten Hautmanifestationen führt die Diagnose häufig zu einer umfassenderen systemischen Untersuchung. Da die Erkrankung mit malignen Erkrankungen oder Autoimmunerkrankungen einhergehen kann, werden Patienten in der Regel weiterführenden Untersuchungen unterzogen, um zugrunde liegende Ursachen auszuschließen. Im vorliegenden Fall wurden keine derartigen Zusammenhänge gefunden, was die Schlussfolgerung bestärkt, dass die Reaktion medikamenteninduziert war.
Ebenso wichtig ist die Geschwindigkeit, mit der angemessene Maßnahmen ergriffen wurden. Das Absetzen des auslösenden Medikaments und der Beginn einer Kortikosteroidtherapie führten zu einer raschen Besserung und verhinderten mögliche Komplikationen und verlängertes Leiden. Eine verzögerte Diagnose hätte eine Verschlimmerung der Symptome, unnötige Behandlungen oder umfangreiche Untersuchungen zur Folge haben können, bevor die eigentliche Ursache identifiziert worden wäre.
Im Verlauf der Genesung der Patientin wurde die Behandlung ihrer COPD erneut überprüft und alternative Therapieoptionen vorsichtig in Betracht gezogen. Sie wurde engmaschig auf ein erneutes Auftreten der Symptome überwacht, und nach Abklingen der Episode wurden keine weiteren dermatologischen Probleme berichtet.
Dieser Fall verdeutlicht, dass seltene Arzneimittelnebenwirkungen zwar ungewöhnlich, aber dennoch ein wichtiger und bedeutsamer Bestandteil der klinischen Praxis sind. Aufmerksamkeit, eine sorgfältige Anamnese und die Beachtung des zeitlichen Ablaufs können entscheidend für eine schnelle Diagnosefindung und eine langwierige diagnostische Unsicherheit sein. Für medizinische Fachkräfte ist es daher unerlässlich, ein breites Spektrum an Differenzialdiagnosen zu berücksichtigen und Abweichungen vom üblichen Muster zu erkennen – nicht nur für eine korrekte Diagnose, sondern auch für die Patientensicherheit und das Vertrauen der Patienten.

